
VOLUMEN: XI NÚMERO: 29 - 30

VOLUMEN: XI
NÚMERO: 29 - 30
Valoración Emocional de los Pacientes que deben someterse a un trasplante de Médula Ósea
Coca Pereira C
Arranz Carrillo de Albornoz P
Cancio López H
Serrano Gómez, R
Fernández de Larrinoa I
Introducción:
El trasplante de médula ósea ha supuesto una nueva y esperanzadora línea de tratamiento para muchos enfermos, considerados incurables hasta su aplicación. En particular, implica un cambio de pronóstico importante para muchos enfermos hemato-oncológicos –personas que padecen de leucemias, linfomas o mieloma múltiple-.
En la actualidad, para los enfermos adultos, hay distintas posibilidades de obtener las células madre de la médula ósea permitiendo realizar distintos tipos de trasplante: a) autólogo, realizado con las células progenitoras de la médula ósea del mismo enfermo, b) alogénico, cuando las células proceden de un donante, generalmente de un hermano histocompatible. Cuando no se cuenta con ellas se puede realizar un trasplante: c) haploidéntico – donante familiar no compatible totalmente-; o d) de donante no emparentado compatible (Carreras, 1998).
Los avances realizados en la aplicación de este procedimiento también han logrado reducir los efectos secundarios, las complicaciones, el tiempo de aislamiento y la hospitalización requeridos. Sin embargo, estos tratamientos no están exentos de riegos y de situaciones potencialmente estresantes que deben afrontar los pacientes y sus familiares durante el procedimiento de trasplante y en la recuperación posterior (Carreras, Brunet, Ortega, Monserray & Urbano-Ispizua, 2000).
En psico-oncología se ha generalizado la aplicación de intervenciones psicológicas sistematizadas que han demostrado su eficacia en: a) reducir el malestar emocional y mejorar la adaptación a la enfermedad y los tratamientos, facilitando la adhesión terapéutica y los auto-cuidados; b) aumentar el control sobre síntomas aversivos y efectos secundarios de los tratamientos, mejorando la calidad de vida de los pacientes; y c) favorecer, directa o indirectamente, una mayor supervivencia (Fawzy, Fawzy, Arndt & Pasnau, 1995; Loscalzo & Brintzenhofeszoc, 1998; Luebbert, Dahme & Hasenbring, 2001; Spiegel, 2001a; Spiegel, 2001b).
Por las características intrínsecas del TMO, en un momento u otro del proceso, el enfermo puede encontrarse sometido a un elevado nivel de estrés. La importancia de ofrecer apoyo psicológico y/o psico-farmacológico a los pacientes que deben someterse a TMO ha sido puesta de relieve por los investigadores y clínicos de esta área (Bellm, Epstein, Rose-Ped, Martin & Fuchs, 2000; Feigin et al, 2000; Molassiotis & Morris, 1998; Schulz-Kindermann, Hennings, Ramm, Zander & Hasenbring, 2002).
Nuestra propuesta consiste en un abordaje interdisiciplinar, integral e individualizado, susceptible de incorporarse al protocolo médico utilizado, que permita fomentar los recursos y la percepción de control del enfermo en los distintos momentos del proceso, disminuyendo la percepción de amenaza e incertidumbre que les acompaña e identificando las necesidades percibidas tanto por ellos mismos como por sus familiares (Coca et al, 2001; Coca, 2004).
El programa psico-educativo de intervención y seguimiento psicológico para los pacientes sometidos a TMO tiene como objetivo general favorecer la adaptación al proceso, amortiguando el impacto psicológico y el sufrimiento asociado, identificando y anticipando necesidades, preocupaciones y dificultades, y potenciando los recursos que permitan disminuir, en lo posible, los efectos negativos (ansiedad, depresión, dolor, vómitos...) (ver tabla 1) (Arranz & Coca, 2003; Arranz, Coca, Bayés, del Rincón & Hernández-Navarro, 2003)
Tabla 1: Programa psico-educativo de preparación para el TMO (Arranz et al, 2003)

La consideración de los obstáculos a la recuperación de los supervivientes al cáncer (biomédicos, psicológicos, sociales, espirituales, profesionales...) muestran la necesidad e importancia de las revisiones psicosociales a medio y largo plazo así como de estudios longitudinales que los consideren (Leigh, 1994).
Método:
Sujetos:
El grupo estudiado estuvo compuesto por 134 pacientes consecutivos que se someterían a un trasplante de progenitores hematopoyéticos (TPH) en el Servicio de Hematología y Hemoterapia del Hospital Universitario La Paz de Madrid. De ellos, 81 pacientes fueron sometidos a TPH autólogo (60%) y 53 pacientes a TPH alogénico (40%).
Los criterios de inclusión fueron:
-edad: ser mayor de 16 años
-nivel de comprensión/conciencia: bueno
-índice de Karnofsky>80
-querer participar voluntariamente en el estudio
Instrumentos:
La valoración del bienestar emocional se realizó mediante Ajuste emocional (POMS, McNair, Lorr y Droppleman, 1971; adaptación de Fuentes, García-Merita, Meliá y Balaguer, 1994; el STAI-E, Spielberger, Gorsuch y Lushene; adaptación de TEA, 1982) y la sub-escala de bienestar emocional del cuestionario de calidad de vida relacionada con la salud (FACT-BMT, McQuellon y cols., 1996).
Procedimiento:
Los sujetos que acudieron al Servicio de Hematología y Hemoterapia del citado hospital por indicación de realizar un TPH eran pacientes ya tratados en dicho Servicio o provenían de otros servicios y/u hospitales. Por ello, se programó el siguiente algoritmo de intervención (figura 1).
Figura 1. Algoritmo de intervención (Arranz et al, 2003)
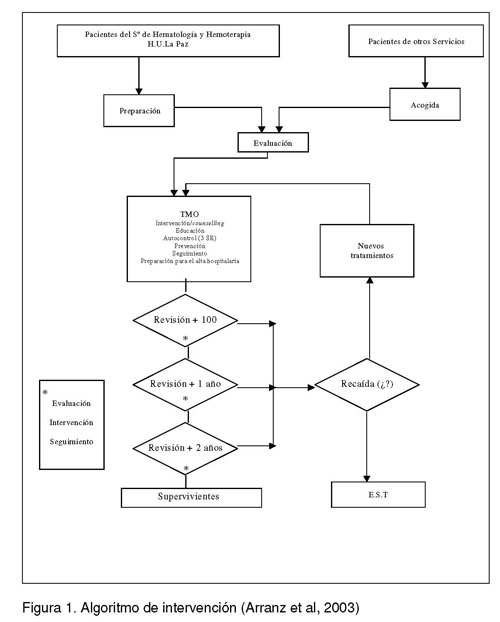
Se realizó una evaluación previa al trasplante que facilitó la personalización de la intervención, adaptándola a las necesidades y recursos de cada paciente y familia. Al aplicar el programa psico-educativo nos sorprendió el ajuste emocional informado por los pacientes antes de someterse al trasplante. Las puntuaciones obtenidas eran muy inferiores a las de la población general, y esto podría deberse a una falta de validez (a pesar de que los instrumentos elegidos han sido ampliamente utilizado en pacientes oncológicos) o a otros motivos. La práctica clínica nos mostraba una elevada ansiedad acompañada de reacciones emocionales intensas del paciente derivados de otros centros y/o de sus familiares ante el primer contacto con el equipo y no queríamos incrementarla mediante cuestionarios u otras pruebas que además pudieran interferir en un buen vínculo terapéutico en perjuicio de los pacientes. Por ello, decidimos aplicar únicamente el STAI-E y el POMS a un grupo de pacientes, siempre que no contribuyera a un mayor malestar del paciente o de sus familiares y otorgaran su consentimiento informado. De esta manera, se aplicó el STAI-E y el POMS antes del primer contacto con el equipo a 37 pacientes consecutivos que acudían de otros servicios para la realización del TPH. De ellos, uno no se pudo realizar el trasplante por motivos médicos, uno falleció antes de realizar el trasplante y otro no completó los cuestionarios, quedando el grupo constituido por 34 sujetos que completaron la evaluación antes de la primera entrevista con el equipo sanitario y antes del TPH.
La aplicación del cuestionario pre-trasplante se realizó 10 días (+/- 2) antes de la infusión de células progenitoras hematopoyéticas, cuando los pacientes ya estaban ingresados en la planta hospitalaria. Previamente a su aplicación se explicó en qué consistía y se pedía su colaboración (consentimiento informado). Se realizó dentro de una entrevista semi-estructurada. Por los múltiples estresores a corto, medio y largo plazo que deben afrontar estos pacientes después del alta hospitalaria, se realizó un seguimiento psicológico coincidiendo con las revisiones médicas programadas a los 100 días, al año y a los dos años del tratamiento.
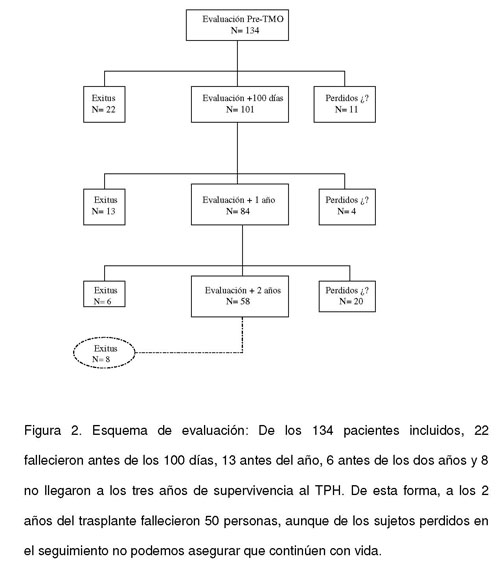
Figura 2. Esquema de evaluación: De los 134 pacientes incluidos, 22 fallecieron antes de los 100 días, 13 antes del año, 6 antes de los dos años y 8 no llegaron a los tres años de supervivencia al TPH. De esta forma, a los 2 años del trasplante fallecieron 50 personas, aunque de los sujetos perdidos en el seguimiento no podemos asegurar que continúen con vida.
Una vez recogidos los datos fueron tabulados en el paquete estadístico SPSS para Windows con el que se realizaron los análisis estadísticos.
Resultados:
Características socio-demográficas:
El grupo de estudio estuvo constituido por 91 mujeres (68%) y 43 varones (32%). La edad media fue de 40 años, con una D.T. de 12 años, comprendiendo un rango de entre 15 y 63 años. Para realizar los análisis se recodificó la edad para obtener grupos de sujetos similares, quedando agrupados un 22% en menores de 31 años, 28% entre 32 y 39 años, 24% entre 40 y 48 años y un 25% mayores de 49 años. Un 22% del grupo estudiado tenía estudios universitarios/terciarios completos, 36% secundarios o de formación profesional, 26% estudios básicos completos y 16% estudios básicos sin terminar. Un 33% eran amas de casa, un 39% trabajaba en relación de dependencia y un 12% tenía empleo autónomo. Un 11% eran estudiantes, 2% no ejercía, y 3% otras profesiones (monja...). Un 35% se encontraba de baja laboral, 7% se encontraba en paro, 5% ya estaba jubilado o era pensionista, 3% trabaja a tiempo completo y 2% a tiempo parcial, y 3% realizaba otras actividades. Se ha reagrupado las distintas situaciones de convivencia en a) soltero-solo- 2%, b) con una pareja 4%, b) sólo con el/los hijo/s 3%, c) con una pareja, hijos y otros 60%, d) con los padres, hermano/s y otros 26% y e) situaciones excluyentes de las anteriores 5%. El motivo de dicha agrupación ha sido la lenta recuperación a la que se enfrentan muchas personas después del tratamiento y considerar si dispusiesen de ayuda o si por el contrario deberían hacer frente a un sobre-esfuerzo al realizar sus actividades cotidianas por tener personas a su cargo.
Ajuste emocional:
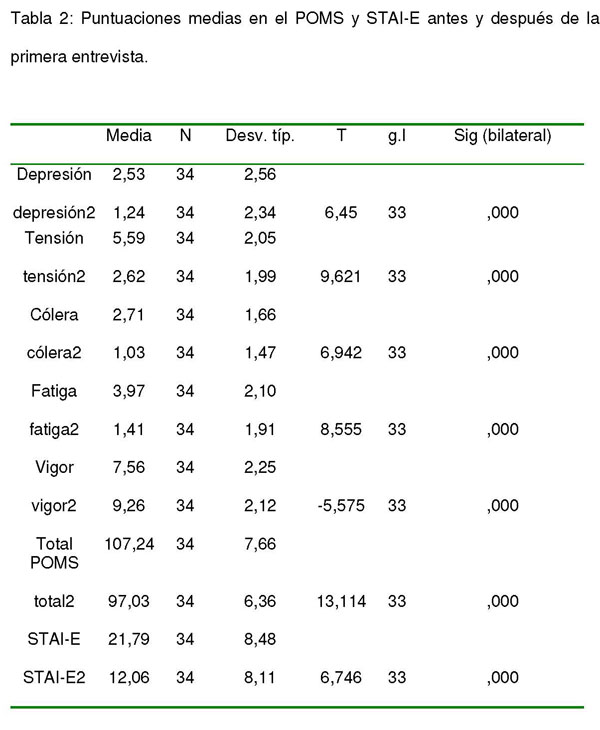
Como se comentó, decidimos comprobar el estado previo a cualquier intervención, evaluando con el STAI-E y el POMS, a 34 pacientes consecutivos que acudían al Servicio derivados de otros centros para proponerles la realización del trasplante. Así, antes de la primera entrevista realizada en conjunto con el médico y la enfermera en la que se daba información médica, se explicaba el funcionamiento del equipo sanitario y se realizaba el abordaje emocional, se pidió el consentimiento para completar los cuestionarios mencionados, y se compararon las respuestas de los mismos sujetos con las realizadas en el día +/- 10 antes del TPH, encontrando diferencias estadísticamente significativas en todas las variables evaluadas mediante el POMS y el STAI-E (tabla 2).
Tabla 2: Puntuaciones medias en el POMS y STAI-E antes y después de la primera entrevista
La puntuación media en el POMS antes del trasplante fue de 98,2 (DT: 7,1), 98,4 (DT: 7,7) a los 100 días, 95,4 (DT: 5,3) al año y de 93,9 (DT: 5,3) a los 2 años del trasplante.
Figura 3: Puntuaciones medias en las sub-escalas del POMS
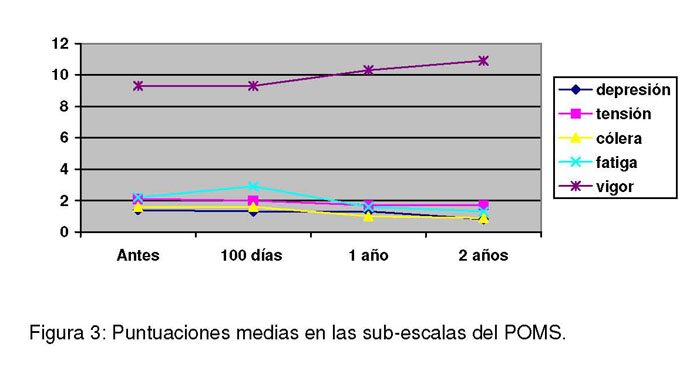
Las puntuaciones medias en las sub-escalas fueron: en depresión, 1,4 (DT: 2,2) antes del trasplante, 1,3 (DT: 1,5) a los 100 días, 1,3 (DT: 1,6) al año y 0,8 (DT: 1,4) a los 2 años.
Las puntuaciones medias en la sub-escala de tensión fueron 2,1 (DT: 1,9) antes del trasplante, 2 (DT: 1,9) a los 100 días, 1,7 (DT: 1,4) al año y 1,7 (DT: 1,3) a los 2 años.
Las puntuaciones medias en la sub-escala de cólera fueron 1,6 (DT: 2) antes del trasplante, 1,6 (DT: 2,1) a los 100 días, 1 (DT: 1,3) al año y 0,9 (DT: 1,3) a los 2 años.
Las puntuaciones medias en la sub-escala de fatiga fueron 2,2 (DT: 2,3) antes del trasplante, 2,9 (DT: 2,5) a los 100 días, 1,6 (DT: 1,6) al año y 1,3 (DT: 1,4) a los 2 años.
Las puntuaciones medias en la sub-escala de vigor fueron 9,3 (DT: 2,4) antes del trasplante, 9,3 (DT: 2,1) a los 100 días, 10,3 (DT: 1,3) al año y 10,9 (DT: 1,3) a los 2 años.
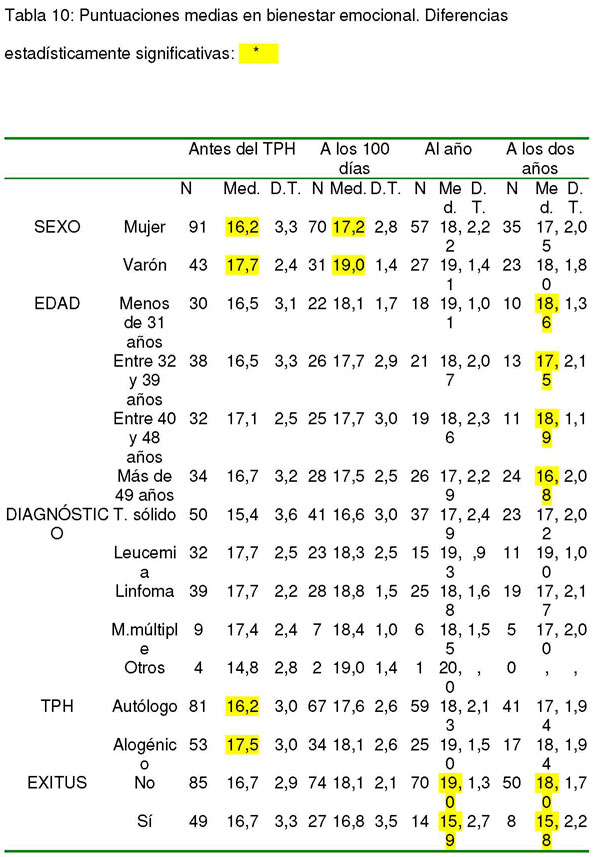
En las siguientes tablas se presenta la evolución en las sub-escalas de depresión (tabla 3), tensión (tabla 4), cólera (tabla 5), fatiga (tabla 6), vigor (tabla 7) y puntuaciones medias totales en el POMS (tabla 8) según sexo, edad, diagnóstico, tipo de TPH y exitus.
Tabla 3: Puntuaciones medias en depresión según las características de los pacientes.
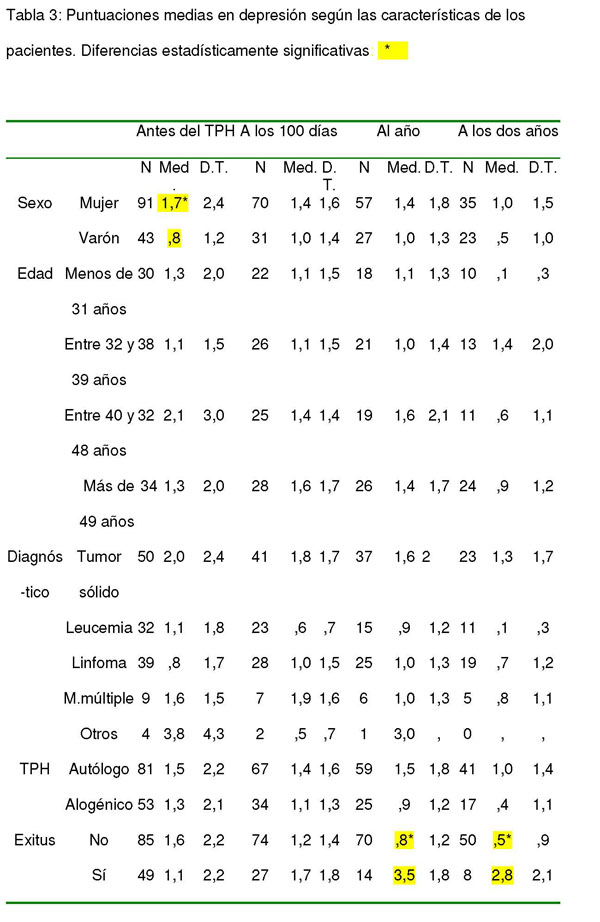
Tabla 4: Puntuaciones medias en tensión según las características de los pacientes
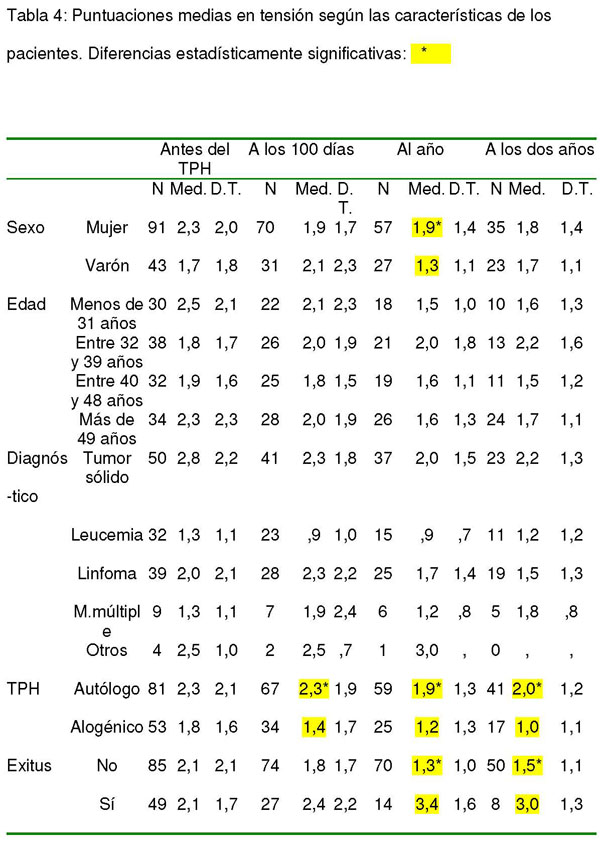
Tabla 5: Puntuaciones medias en fatiga según las características de los pacientes.
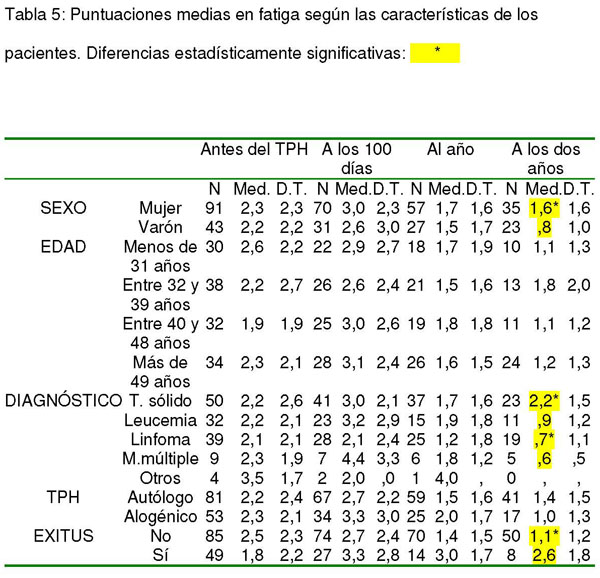
Tabla 6: Puntuaciones medias en cólera
Tabla 7: Puntuaciones medias en vigor según las características de los pacientes
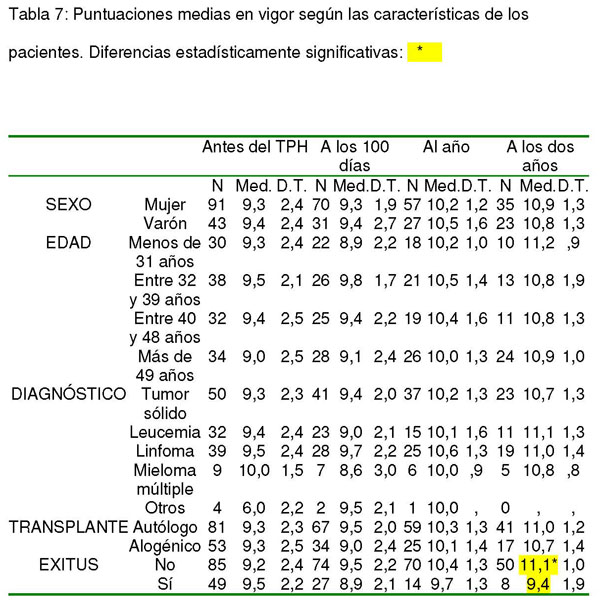
Tabla 8: Puntuaciones medias del POMS según las características de los pacientes.
Se encontraron diferencias estadísticamente significativas entre varones y mujeres (género) antes del trasplante en depresión (t= 2,738; 131,647 g.l.; p= 0,007), al año del TPH en tensión (t= 2,049; 82 g.l.; p= 0,044), cólera (t= 3,277; 73,460 g.l.; p= 0,002) y total (t= 2,033; 82 g.l.; p= 0,045) y a los dos años en fatiga (t= 2,348; 55,999 g.l.; p= 0,022). También a los dos años se hallaron diferencias estadísticamente significativas en fatiga entre los grupos diagnósticos (F= 5,943; 3 g.l.; p= 0,001) y en la puntuación total del POMS según los grupos diagnósticos (F= 2,733; 4 g.l.; p= 0,032).
Asimismo se hallaron diferencias estadísticamente significativas según el tipo de trasplante en tensión a los 100 días (t= 2,257; 99 g.l.; p= 0,026), al año (t= 2,406; 82 g.l.; p= 0,018) y a los dos años (t= 3,083; 56 g.l.; p= 0,003) así como también al año hay diferencias en cólera (t= 3,783; 81,236 g.l.; p= 0,000).
Entre los supervivientes y los fallecidos se encontraron diferencias estadísticamente significativas al año del TPH en depresión (t= -5,224; 15,215 g.l.; p= 0,000), tensión (t= -6,413; 82 g.l.; p= 0,000), cólera (t= -3,949; 15,029 g.l.; p= 0,001), fatiga (t= -3,613; 82 g.l; p= 0,001) y total (t= -7,098; 82 g.l.; p= 0,000) y a los dos años en depresión (t= -3,025; 7,445 g.l.; p= 0,018), tensión (t= -3,282; 56 g.l.; p= 0,002), cólera (t= -3,356; 7,323 g.l.; p= 0,011), fatiga (t= -2,991; 56 g.l; p= 0,004), vigor (t= 2,545; 7,579 g.l.; p= 0,036) y total (t= -3,232; 7,358 g.l.; p= 0,013).
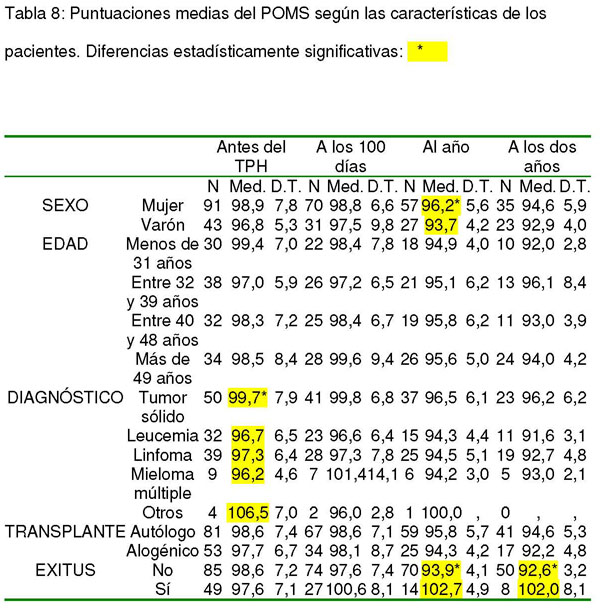
En el STAI-E, las puntuaciones medias fueron: 13,5 (DT: 7,4) antes del trasplante, 13,7 (DT: 8,1) a los 100 días, 16,6 (DT: 10,2) al año y 18,8 (DT: 10,5) a los 2 años.
Se encontraron diferencias estadísticamente significativas entre los grupos diagnósticos antes del TPH (F= 2,680; 4 g.l.; p= 0,035) y al año del TPH (t= 2,225; 55,430 g.l.; p= 0,030); el tipo de trasplante al que se sometieron después del año (t= 2,225; 55,430 g.l.; p= 0,030) y a los dos años (t= 2,351; 56 g.l.; p= 0,022). También se hallaron diferencias estadísticamente significativas entre las puntuaciones medias de los supervivientes y los fallecidos antes del trasplante (t= -2,079; 132 g.l.; p= 0,040), al año (t= -5,650; 82 g.l.; p= 0,000) y a los dos años (t= 3-,114; 56 g.l.; p= 0,003) (ver tabla 9).
Tabla 9: Puntuaciones medias en el STAI-E según las características de los pacientes
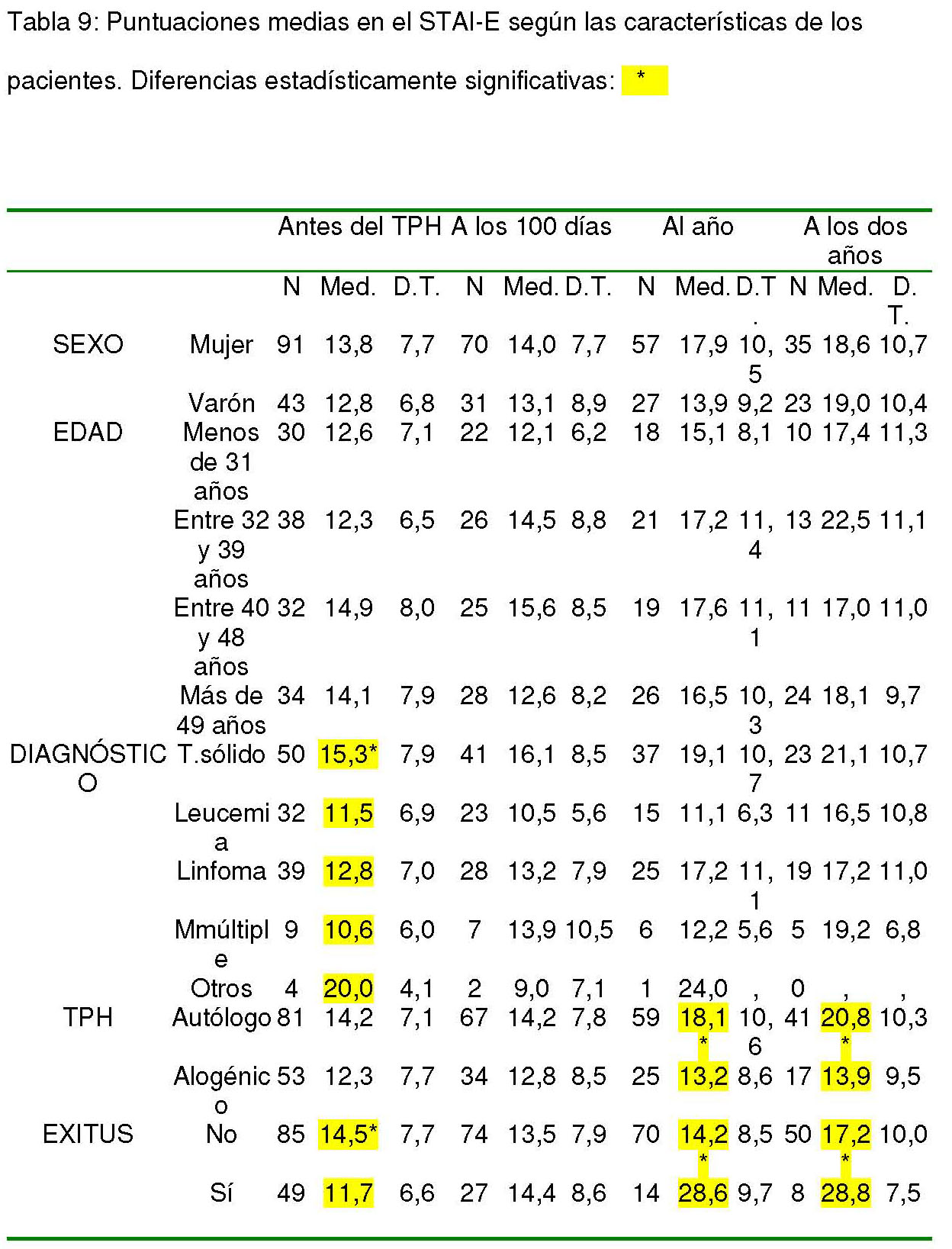
En la sub-escala de bienestar emocional del FACT-BMT, las puntuaciones medias fueron: 16,7 (DT: 3,1) antes del trasplante, 17,8 (DT: 2,6) a los 100 días, 18,5 (DT: 2) al año y 17,7 (DT: 1,9) a los 2 años. Se encontraron diferencias estadísticamente significativas por género antes del trasplante (t= -2,892; 109,933 g.l.; p= 0,011), a los 100 días (t= -4,459; 97,647 g.l.; p= 0,000) y al año (t= -2,265; 75,293 g.l.; p= 0,026). También se hallaron diferencias estadísticamente significativas a los dos años entre los grupos de edad (F= 4,404; 3 g.l.; p= 0,008), por tipo de trasplante antes de someterse al mismo (t= -2,339; 132 g.l.; p= 0,021) y al año del TPH entre las puntuaciones de los supervivientes y los fallecidos (t= 4,235; 14,311 g.l.; p= 0,001) y a los dos años (t= 3,282; 56 g.l.; p= 0,002; tabla 10).
Tabla 10: Puntuaciones medias en bienestar emocional
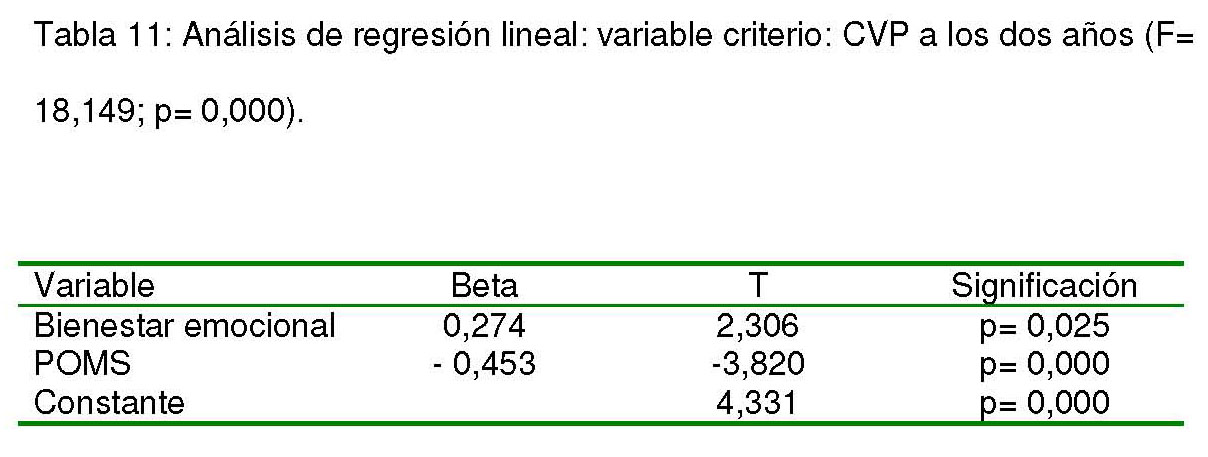
A los dos años, el bienestar emocional y la puntuación en la escala POMS resultaron ser las variables predictoras de la calidad de vida percibida (tabla 11).
Tabla 11: Análisis de regresión lineal: variable criterio: CVP a los dos años (F= 18,149; p= 0,000).
Discusión:
La aplicación del programa psico-educativo tenía como objetivo general mejorar la CV de los pacientes que se sometieran a TPH y facilitar el proceso de adaptación a lo largo de todo el proceso. En un sentido general podemos decir que ha cumplido con este objetivo. En concreto, observamos que en las puntuaciones fueron superiores a las informadas en otros estudios (McQuellon et al, 1996; McQuellon et al, 1998; Heinonen et al, 2001). Con respecto a la sub-escala de bienestar emocional se han encontrado puntuaciones levemente inferiores antes del TPH. Obtuvieron mejores puntuaciones en esta sub-escala los varones, los pacientes que se sometieron a TPH alogénico y los sobrevivientes después del TPH.
Contrariamente a lo esperado, las puntuaciones medias en el STAI-E y el POMS fueron realmente bajas en todos los momentos. Las puntuaciones halladas son muy inferiores a las informadas en la bibliografía (Ahles et al, 1996; Baker et al, 1997; Colon et al, 1991; Grassi et al, 1996; Hengeveld et al, 1988; Jenkins e al, 1994; Keogh et al, 1998; Leight et al, 1995; McQuellon et al, 1996; Molassiotis & Morris,1997; Molassiotis et al, 1996; Siston et al, 2001; Syrjala et al, 1993 y Wolcott et al, 1986).
En este sentido, merece especial atención la primera entrevista realizada con los pacientes derivados de otros servicios médicos o centros hospitalarios que mostró resultados específicos en el ajuste emocional, evaluado mediante el STAI-E y el POMS. Esta entrevista, que llamamos ACOGIDA y que se lleva a cabo con un protocolo interdisciplinar de dar malas noticias como el diagnóstico o las recidivas o del cambio de pronóstico que implica pasar de un tratamiento activo al tratamiento paliativo había demostrado su utilidad clínica en el bienestar de los pacientes y sus familiares así como en la relación con el equipo sanitario. Pero debemos confesar que, si bien la práctica clínica demostraba su relevancia, no dejaron de sorprendernos los resultados, resaltando una nueva e interesante línea de investigación.
Los estudios llevados a cabo hasta el momento se desarrollaron en el marco teórico de facilitar la toma de decisiones ante situaciones amenazantes dando información y apoyo emocional (counselling). Algunos de estos estudios han demostrado una mayor satisfacción de los pacientes así como menor burnout y mayor desarrollo de los sanitarios entrenados en estas habilidades (Butow, Kazemi, Beeney, Griffin, Dunn & Tattersall, 1996; Butoww, Brown, Cogar, Tattersall & Dunn, 2002; Fallowfield, Hall, Maguire, Baum & A`Hern, 1994; Mager & Andrykowski, 2002).
Wolcott et al, (1986) y Andrykowski et al,(1989) ya habían encontrado un buen ajuste emocional a los dos meses del TPH; en concreto en este último estudio encontraron que, comparados con los pacientes con cáncer de pulmón y con los donantes de médula, tenían mejores puntuaciones los pacientes trasplantados, y que los mayores de 30 años mantenían el ajuste emocional (POMS) a los dos años del trasplante mientras que los menores de 30 años la aumentaban significativamente durante este período; en los datos que aquí se informan, hallamos que todos los pacientes (sin diferencia de edad) aumentaron sus puntuaciones en el POMS y en el STAI-E en el transcurso de dos años.
También agregar que no hemos encontrado la asociación hallada por Gregurek, Labar, Mrsic, Batinic, Ladika, Bogdanic y cols. (1996) entre ansiedad y la EICH; sin embargo, podría deberse al efecto suelo que se registró en dichas puntuaciones y creemos que podría ser una interesante línea de investigación posterior; controlando el tipo de trasplante informaron mayor ajuste los pacientes sometidos a trasplante alogénico (no superar el centil 20 en ningún momento).
Asimismo, añadir que si bien Murphy, Jenkins y Whittaker (1996) informaron de la correlación entre depresión y supervivencia, en nuestro grupo, se hallaron diferencias al año y a los dos años del trasplante entre los supervivientes y los que fallecieron, pero no podemos afirmar que fuera una variable predictora de la supervivencia. Resultaría también interesante realizar un seguimiento que investigara esta relación.
En la evolución de las puntuaciones medias de las sub-escalas del POMS, no se observó que haya variado la puntuación media en la sub-escala de vigor antes y a los 100 días del TPH, pero mejoró al año y a los dos años del tratamiento; también en la sub-escala de fatiga obtuvieron peores puntuaciones medias a los 100 días, mejorando al año y a los dos años del TPH. Recordemos, sin embargo, que mientras el bienestar físico aumentaba levemente a los 100 días del TPH, era mejor al año y dos años del trasplante.
Las mujeres puntuaron más en la sub-escala de depresión (siendo la diferencia estadísticamente significativa antes del TPH), informaron de mayor tensión antes y al año del TPH, mayor fatiga a los 100 días y a los dos años, cuando también informaron de más cólera y más vigor.
Los pacientes con tumor sólido y con otros diagnósticos informaron de más tensión, y los enfermos de leucemia menos tensión en todos los momentos. También obtuvieron puntuaciones de mayor cólera los enfermos con tumor sólido. Aunque antes del trasplante no había diferencias entre las puntuaciones medias en la sub-escala de fatiga, inesperadamente a los dos años del TPH los enfermos de mieloma múltiple informaron de menos fatiga, seguidos por los enfermos de linfoma y leucemia, siendo los pacientes que tenían un tumor sólido los que informaron de mayor fatiga.
Los pacientes que se sometieron a TPH autólogo informaron de mayor depresión, tensión y cólera y de menos fatiga que los pacientes que se sometieron a TPH alogénico. También informaron de una mayor ansiedad los pacientes que se sometieron a TPH autólogo que los pacientes que se sometieron a TPH alogénico. Estos resultados confirman los informados por Meyer y cols (1994).
Los sobrevivientes informaron de menor depresión, tensión, cólera y fatiga al año del trasplante y de menor depresión, tensión, cólera y fatiga y mayor vigor a los dos años del TPH. Aunque antes del TPH los sobrevivientes puntuaron mayor ansiedad, al año y a los dos años del TPH obtuvieron menores puntuaciones en el STAI-E. Los enfermos hemato-oncológicos comparados con los otros grupos diagnósticos también obtuvieron menores puntuaciones en el STAI-E.
Conclusiones
En primer lugar, nos gustaría comentar que en los últimos años se ha informado de una mayor incidencia de enfermedades hemato-oncológicas en España (Llanos-Muñoz et al., 2000), así como se ha prestado mayor atención a los trastornos psicológicos que desencadenan estas enfermedades resaltando la importancia de un abordaje interdisciplinar que incorpore las intervenciones psicológicas que han demostrado su eficacia tanto en la eliminación y/o reducción de trastornos de adaptación y psicopatías como en la prevención de su aparición. De la misma manera, el número de trasplantes realizados y el número de centros que ofrecen este tratamiento ha aumentado en la última década (Gratwohl et al, 1996, 2001).
Todo ello implica la necesidad de un mayor alcance de la práctica e investigación psico-oncológica en este campo y específicamente en nuestro país. En este sentido queremos mencionar que el presente estudio se proponía superar las barreras en la investigación existentes al comienzo de la misma; entre éstas, especialmente se diseñó un estudio longitudinal para considerar el estado previo al trasplante (Andrykowski, 1995; Neizert, 1998), y realizar un seguimiento en un período, considerado como crítico, de los dos años posteriores a la realización del mismo.
Además, se ha tratado de no someter a los pacientes a largas baterías de pruebas cuando se enfrentan a terapias intrusivas y de efectos secundarios importantes, que permitieran su aplicación en un contexto de entrevista semi-estructurada. Por ello se renunció a utilizar pruebas que podrían considerarse más apropiadas para evaluar ciertas variables relevantes Somos conscientes de las implicaciones de esta elección ya que por un lado, evitamos criterios diferentes y evaluamos la situación específica (Meyerowitz, Heinrich & Schag, 1983) perdiendo por otro lado, la fiabilidad y validez que otorgan otras escalas específicas (Carver, Scheier & Weintraub, 1989). El POMS y el STAI-E, nos han mostrado ser instrumentos útiles, comprensibles y fáciles de administrar, y se justifica su aplicación. Se vienen realizando estudios para sobre una forma abreviada de 37 ítems del cuestionario original de 65 ítems, construida por Schcham que ya supone un menor tiempo en su administración. Sin embargo, continuamos encontrando ítems repetitivos, y la forma de 15 ítems de Fuentes et al, (1994) mostró una alta correlación con la adaptación de 37 ítems (Balaguer et al., 1994) así como con el original (Mc Nair et al, 1992) lo que indicaría que podríamos obtener la misma información, empleando menos tiempo y demandando un menor esfuerzo de los pacientes. No obstante sería conveniente seguir investigando sobre su aplicación en pacientes oncológicos en general, y en pacientes hemato-oncológicos en particular, ya que la fiabilidad obtenida para la sub-escala de cólera ha sido relativamente baja, y pensamos que podría mejorar. En cuanto al STAI-E su utilización práctica presentó ciertas dificultades de comprensión, provocó cierto cansancio y creemos que podríamos obtener la misma información mediante otras pruebas u preguntas (por ejemplo, mediante escalas análogo visuales).
Resultan especialmente relevantes los resultados obtenidos al evaluar la primera entrevista de acogida a los pacientes derivados de otros servicios. Dermatis & Lesko (1991) hallaron altos niveles de distrés a las 48 horas de otorgar el consentimiento informado para someterse a trasplante. Asimismo, la práctica clínica mostraba una elevada ansiedad acompañada de reacciones emocionales intensas del paciente y/o de sus familiares ante este primer contacto con el equipo y no queríamos incrementarla mediante cuestionarios u otras pruebas que además pudieran interferir en un buen vínculo terapéutico en perjuicio de los pacientes. Por ello, decidimos aplicar únicamente el STAI-E y el POMS a un grupo de pacientes, siempre que no contribuyera a un mayor malestar del paciente o de sus familiares. Esta entrevista, derivada del protocolo de intervención aplicado en el servicio ante la comunicación del diagnóstico hemato-oncológico, de las reuniones ante las recidivas y del cambio de pronóstico que implica pasar de un tratamiento activo al tratamiento paliativo (en definitiva, lo que podríamos englobar en reuniones interdisciplinares ante las malas noticias) había demostrado su utilidad clínica en el bienestar de los pacientes y sus familiares así como en la relación con el equipo sanitario y aquí demostró su eficacia en cuanto los pacientes informaron un mayor ajuste emocional después de la entrevista.
Los estudios llevados a cabo hasta el momento se desarrollaron en el marco teórico de la comunicación para facilitar la toma de decisiones ante situaciones amenazantes dando información y apoyo emocional (counselling). Algunos de estos estudios han demostrado una mayor satisfacción de los pacientes así como menor burnout y mayor desarrollo de los médicos entrenados en estas habilidades. No nos consta que esta línea de investigación halla sido desarrollada midiendo las repercusiones en el ajuste emocional a corto, medio y largo plazo realizando el seguimiento de los pacientes y, tal vez, deberíamos resaltar especialmente el carácter interdisciplinar de esta primera entrevista, es decir, que no se basa sólo en la información médica. En este sentido conviene recordar el estudio de Lesko, Dermatis, Penman & Holland (1989) –citado en Lesko (1998)- en el que informaron de distintas percepciones del proceso de consentimiento informado los médicos, las enfermeras y los pacientes (o los padres de los pacientes) que tenían una percepción de mayor autonomía que los sanitarios. Pero creemos que podría ser una interesante línea de investigación, ya que el proceso de toma de decisiones, del ajuste emocional necesario para el procesamiento de la información recibida y el tipo de información que se otorga ha demostrado ser relevante en el ajuste posterior al proceso (Mager & Andrykowski, 2002).
En general, el grupo psico-educativo informó de mayor ajuste que el hallado en la literatura (Hengeveld et al, 1988; Jenkins et al, 1994; McQuellon et al, 1996; Wolcott et al,1986).
Como se mencionó las variables predictoras de la CVP a los dos años el bienestar emocional y el POMS. En este sentido es de destacar el estudio de Johnson et al. (2001) en el que el significado global de la CV fue positivamente relacionado con el bienestar emocional y los resultados encontrados por Zittoun et al. (1999) en que la CV correlacionó con los desordenes emocionales, y no como se presuponía con los síntomas físicos (Andrykowski et al., 1995).
También recordar los estudios de Prieto et al (2005) y de Murphy, Jenkins & Whittaker (1996) en el que informaron de la correlación entre depresión y supervivencia; pero en nuestro grupo las diferencias que se hallaron al año y a los dos años del trasplante entre los supervivientes y los que fallecieron, no permiten afirmar que fuera una variable predictora de la supervivencia. Sin embargo, los resultados del estudio de Broers et al. (1998) no apoyan la hipótesis de que las variables psicológicas influyan en la supervivencia.
En nuestra opinión hace falta promover la atención integral a estos pacientes, en la que las intervenciones se basen en una mayor integración con la investigación como propone Folkman & Greer (2000) en que se considere en conjunto la problemática, es decir que abarquen por un lado, las consideraciones bio-éticas y por otro lado que aborden la problemática de estos pacientes y sus familiares desde antes de someterse al tratamiento, y durante el seguimiento, sin reducir los resultados únicamente a la supervivencia.
Referencias:
Ahles, T.A., Tope, D.M., Furstenberg, C., Hann, D. & Mills, L. (1996). Psychologic and Neuropsychologic Impact of Autologous Bone Marrow Transplantation. Journal of Clinical Oncology, 14 (5), 1457-1462.
Altés, A.(2003). Medidas paliativas en pacientes con tumores hematológicos. En M. Gómez-Sancho (Ed.), Avances en cuidados paliativos (pp. 307-13). Las Palmas de Gran Canaria: GAFOS.
Andrykowski, M.A., Greiner, C.B., Altmaier, E.M., Burish, T.G., Antin, J.H., Gingrich, R. et al. (1995). Quality of life following bone marrow transplantation: finding from a multicentre study. British Journal of Cancer, 71, 1322-1329.
Andrykowski, M.A., Henslee, P.J. & Barnett, R.L. (1989). Longitudinal assessment of psychosocial functioning of adult survivors of allogeneic bone marrow transplantation. Bone Marrow Transplantation, 4, 505-509.
Andrykowski, M.A., Henslee, P.J. & Farrall, M.G. (1989). Physical and psychosocial functioning of adult survivors of allogeneic bone marrow transplantation. Bone Marrow Transplantation, 4, 75-81.
Arranz P, Ulla S, Coca C. Leucemias, linfomas & mielomas. (2003). En M. Die Trill (Ed.), Psico-oncología (pp.225-38). Madrid: Ades.
Arranz, P. & Coca, C. (2003). Intervención psicológica con pacientes oncohematológicos. En E. Remor, P. Arranz & S. Ulla (Eds.), El psicólogo en el ámbito hospitalario (pp. 641-678). Bilbao: Desclée de Brower.
Arranz, P., Coca, C., Bayés, R., del Rincón, C. & Hernández-Navarro, F. (2003). Intervención psicológica en pacientes que deben someterse a un trasplante de médula ósea. Psciooncología, 0 (1), 93-107. ISSN: 1696-7240.
Bach, P.B., Schrag, D., Nierman, D.M., Horak, D., White, P., Young. J.W., et al. (2002). Identification of poor prognostic features among patients requiring mechanical ventilation after hematopoietic stem cell transplants (RI-HSCT). Bone Marrow Transplant, 29,191-95.
Baker, F., Wingard, J.R., Curbow, B., Zabora, J., Jodrey, D., Fogarty, L. et al. (1994). Quality of life of bone marrow transplant long-term survivors. Bone Marrow Transplantation, 13 (5), 589-596.
Balaguer, I., Fuentes, I., Meliá, J.L., García-Mérita, M.L. & Pérez-Recio, G. (1993). El perfil de los estados de ánimo (POMS): Baremo para estudiantes valencianos y su aplicación en el contexto deportivo. Revista de Psicologia del Deporte, 4, 39-52.
Bellm, L.A., Epstein, J.B., Rose-Ped, A., Martin, P. & Fuchs, H.J. (2000). Patient reports of complications of bone marrow Transplantation. Support Care Cancer, 8,33-39.
Broers, S., Hengelveld, M.W., Kaptein, A.A., Cessie, S.L, Van de Loo, F. & de Vries, T. (1998). Are pretransplant psychological variables related to survival after bone marrow trasnsplantation? A prospective study. Journal of Psychosomatic Research, 45 (4), 341-351.
Butow, P.N., Brown, R.F., Cogar, S., Tattersall, M. H. N. & Dunn, S.M. (2002). Oncologists’ reactions to cancer patients’ verbal cues. Psycho-Oncology, 11, 47-58.
Butow, P.N., Kazemi, J.N., Beeney, L.J., Griffin, A.M., Dunn, S.M. & Tattersall, M.H. (1996). When the diagnosis is cancer: patient communication experiences and preferences. Cancer, 77, 2630-2637.
Callahan, D. (2000). Death and the research imperative. N Engl J Med, 342, 654-56.
Carreras, E., Brunet, S., Ortega, J.J., Monserray, E., Sierra, J. & Urbano-Ispizua, A. (2000). Manual de Trasplante Hemopoyético. Barcelona: Antares.
Carreras, E. (1998). Historia del trasplante de progenitores hematopoyéticos. Avances en Enfermería: ESO (Ámb Español), 8,1.
Carver, C. S., Scheier, M. F., & Weintraub, J. K. (1989). Assessing coping strategies: A theoretically based approach. Journal of Personality and Social Psychology, 56, 267-283.
Coca, C., Arranz, P., Ramos, J.L., del Rincón, C., Pérez-Brito, A., Albarracín, D., et al. (2001). Protocolo de intervención interdisciplinar con pacientes sometidos a trasplante de progenitores hematopoyéticos. Haematologica, 86 (2), 83.
Coca, C. (2004). Calidad de vida en pacientes trasplantados de médula ósea. Una propuesta de intervención psicológica. Tesis doctoral UAM.
Colon, E.A., Callies, A.L., Popkin, M.K. & McGlave. (1991). Depressed mood and other variables related to bone marrow transplantation survival in acute leukaemia. Psychosomatics, 32, 420-425.
Cruzado, J.A.& Labrador, F.J. (2001).Intervención psicológica en pacientes de cáncer. Revisiones en cáncer, 14(2),63-82.
Dermatis, H. & Lesko, L.M. (1991). Psychosocial correlates of physician-patient communication at time of informed consent for bone marrow transplantation. Cancer Investigation, 9(6), 621-628.
Fallowfield, L.J., Hall, A., Maguire, P., Baum, M. % A`Hern, R.P. (1994). Psychological effects of being offered choice of surgery for breast cancer. British Medical Journal, 309, 448.
Fawzy, F.I., Fawzy, N.W., Arndt, L.A. & Pasnau, R.O. (1995). Critical review of psychosocial interventions in cancer care. Arch Gen Psychiatry, 52, 100-13.
Feigin, R., Greenberg, A., Ras, H., Hardan, Y., Rizel, S., Ben Efraim, T. & Stemmer, S.M. (2000). The psychosocial experience of women treated for breast cancer by high-dose chemotherapy supported by autologous stem cell transplant: A qualitative analysis of support groups. Psychooncology, 9, 57-68.
Folkman, S. & Greer, S. (2000). Promoting psychological well-being in the face of serious illness: When theory, research and practice inform each other. Psycho-Oncology, 9, 11-19.
Fuentes, I.,
Balaguer, I., Meliá, J.L., & García-Mérita, M. (1995).
Forma
Abreviada de Perfil de Estados de Animo (POMS). En E.
Cantón
(Comp.), V Congreso Nacional de la Actividad Física y el Deporte (pp. 29-37).
Valencia. Universitat de València.
Grassi, L., Rosti, G., Albertazzi, L. & Marangolo, M. (1996). Psychological stress symptoms before and after autologous bone marrow transplantation in patients with solid tumors. Bone Marrow Transplantation, 17, 843-847.
Gratwohl, A., Passweg, J., Baldomero, H. & Hermans, J. for European Group for Blood and Marrow Transplantation (EBMT) (1998). Blood and marrow transplantation activity in Europe 1996. Bone Marrow Transplantation, 22, 227-240.
Gratwohl, A., Hermans, J. & Baldomero, H. (1996). Hematopoietic precursor cell transplants in Europe: Activity in 1994. Report from the European Group for Blood and Marrow Transplantation (EBMT). Bone Marrow Transplantation, 17, 137-148.
Gregurek, R., Labar, B., Mrsic, M., Batinic, D., Ladika, I, Bogdanic, V. et al. (1996). Anxiety as a possible predictor of acute GVHD. Bone Marrow Transplantation, 18, 585-589.
Heinonen, H., Volin, L., Uutela, A., Zevon, M., Barrick, C. & Ruutu, T. (2001). Quality of life and factors related to perceived satisfaction with quality of life after allogenic bone marrow transplantation. Annals of Hematology, 80 (3), 137-143.
Hengeveld, M.W., Houtman, R.B. & Zwaan, F.E. (1988). Psychological aspects of bone marrow transplantation: a retrospective study of long-term survivors. Bone Marrow Transplantation, 3, 69-75.
Holland, J.C. & Lewis, S. (2000). The Human side of cancer. Living with hope, coping with uncertainty. New York: Harper Collins Publishers.
Jenkins, P.L., Lester, H., Alexander, J. & Witttaker, J.A. (1994). A prospective study of psychosocial morbility in adult bone marrow recipients. Psychosomatics, 35, 361-367.
Johnson Vickberg, S.M., Duhamel, K.N., Smith, M.Y., Manne, S.L., Winkel, G., Papadopoulos, E.B. et al. (2001). Global meaning and psychological adjustment among survivors of bone marrow transplant. Psycho-Oncology, 10 (1), 29-39.
Keogh, F., O`Riordan, J., McNamara, C., Duggan, C. & McCann, S.R. (1998). Psychosocial adaptation of patients and families following bone marrow transplantation: a prospective, longitudinal study. Bone Marrow Transplantation, 22 (9), 905-911.
Leigh, S. (1994) Cancer survivorship: a consumer movement. Semin Oncol, 21(6):783-86.
Leigh, S., Wilson, K.C.M., Burns, R. & Clark, R.E. (1995). Psychosocial morbidity in bone marrow transplant recipients: a prospective study. Bone Marrow Transplantation, 16, 635-640.
Lesko, L.M. (1998). Hematopoietic Dyscrasias. En J.C. Holland (Ed.), Psycho-Oncology (pp.406-416). New York: Oxford University Press.
Loscalzo, M., Brintzenhofeszoc, K. (1998) Brief crisis counseling. En: J.C. Holland (Eds.) Psycho-Oncology. (pp. 662-75) New York: Oxford University Press.
Luebbert, K., Dahme, B., Hasenbring, M. (2001) The effectiveness of relaxation training in reducing treatment-related symptoms and improving emotional adjustment in acute non-surgical cancer treatment: a meta-analytical review. Psychooncology; 10(6), 490-502.
Llanos-Muñoz, M., Alemán, R., Álvarez-Argüelles, H., Cáceres, F., Oramas, J., Cruz, J., et al. (2000). Aumento de la incidencia del linfoma no Hodking, características clínicas y estudio de factores pronósticos tras un largo seguimiento. Revista de Oncología, 3 (2), 85-90.
Mager, W.M., & Andrykowski, M.A. (2002). Communication in the cancer “bad news” consultation: patient perceptions and psychological adjustment. Psycho-Oncology, 11 (1), 35-46.
McNair, D.M., Lorr, M. & Droppleman, L.F. (1971). Profile of Mood States Manual. San Diego: Educational and Industrial Testing Service.
McQuellon, R.P., Craven, B., Russell, G.B., Hoffman, S., Cruz, J.M., Perry, J.J. & Hurd, D. D. (1996). Quality of life in breast cancer patients before and after autologous bone marrow transplantation. Bone Marrow Transplantation, 18 (3), 579-584.
McQuellon, R.P., Rusell, G.B., Cella, D.F., Craven, B.L., Brady, M., Bonomi, A. & Hurd, D.D. (1997). Quality of life measurement in bone marrow transplantation: development of the Functional Assessment of Cancer Therapy-Bone Marrow Transplant (FACT-BMT) scale. Bone Marrow Transplantation, 19, 357-368.
McQuellon, R.P., Rusell, G.B., Rambo, T.D., Craven, B.L., Radford, J., Perry, J.J. et al. (1998). Quality of life and psychological distress of bone marrow transplant recipients: the “time trajectory” to recovery over the first year. Bone Marrow Transplantation, 21 (5), 477-486.
Meyerowitz, B.E., Heinrich, R.L., & Schag, C.C. (1983). A competency - based approach to coping with cancer. En L. Bradley & T.G. Burish (Eds.), Coping with Chronic Disease: Research and Applications. (pp. 169-184). New York: Academic Press.
Molassiotis, A. & Morris, P.J. (1998) The meaning of quality of life and the effects of unrelated donor bone marrow transplants for chronic myeloid leukemia in adult long-term survivors. Cancer Nurs, 21(3):205-11.
Molassiotis, A. & Morris P.J. (1997). Suicide and suicidal ideation after marrow transplantation. Bone Marrow Transplantation, 19, 87-90.
Molassiotis, A., van den Akker, O.B.A., Milligan, D.W., Goldman, J.M. & Boughton, B.J. (1996). Psychological adaptation and symptom distress in bone marrow transplant recipients. Psycho-Oncology, 5, 9-22.
Murphy, K.C., Jenkins, P.L. & Whittaker, J.A. (1996). Psychosocial morbidity and survival in adult bone marrow transplant recipients-a follow-up study. Bone Marrow Transplantation, 18 (1),199-201.
Neitzert, C.S., Ritvo, P., Dancey, J., Weiser, K., Murray, C. & Avery, J. (1998). The psychosocial impact of bone marrow transplantation: a review of the literature. Bone Marrow Transplantation, 22 (5), 409–422.
Prieto, J., Atala, J., Blanch, J., Carreras, E., Rovira, M., Cirera, E., et al. (2005) Role of depression as predictor of mortality among cancer patients after stemcell transplantation. J Clin Oncol, 23, 6063-71.
Schulz-Kindermann, F,, Hennings, U., Ramm, G., Zander, A.R. & Hasenbring, M. (2002) The role of biomedical and psychosocial factors for the prediction of pain and distress in patients undergoing high-dose therapy and BMT/PBSCT. Bone Marrow Transplant, 29(4), 341-51.
Siston, A.K., List, M.A., Daugherty, C.K., Banik, D.M., Menke, C., Cornetta, K. et al. (2001). Psychosocial adjustment of patients and caregivers prior allogeneic bone marrow transplantation. Bone Marrow Transplantation, 27, 1181-1188.
Spiegel, D. (2001). Mind matters - group therapy and survival in breast cancer. N. Engl. J. Med., 345, 1767-68.
Spiegel, S. (2001). Mind matters. Coping and cancer progression. J Psychosom Res, 50, 287-90.
Syrjala, K.L., Chapko, M.K., Vitaliano, P.P., Cummings, C. & Sullivan, K.M. (1993). Recovery after allogeneic marrow transplantation: prospective study of predictors of long-term physical and psychosocial functioning. Bone Marrow Transplantation, 11, 319-327.
Valera, P. (2002). Ansiosa-Mente. Claves para reconocer y desafiar la ansiedad. Madrid: La esfera de los libros.
Wolcott, D.L., Wellisch, D.K., Fawzy, I.F. & Landsverk, J. (1986). Psychological adjustment of adult bone marrow transplant donors whose recipient survives. Transplantation, 41 (4), 484-488.
Wolcott, D.L., Wellisch, D.K., Fawzy, I.F. & Landsverk, J. (1986). Adaptation of adult bone marrow transplant recipient long-term survivors. Transplantation, 41 (4), 478-484.
Zittoun, R., Achard, S. & Ruszniewski, M. (1999). Asseeement of quality of life during intensive chemotherapy or bone marrow transplantation. Psycho-Oncology, 8, 64-73.